肾功能不全时,酸(H+)排泄少于内源性H+生成时引起H+潴留,发生代谢性酸中毒,加速慢性肾病(CKD)的进展。基于RCT的结果(图1),2012年改善全球肾脏病预后组织(KDIGO)指南建议对血清[HCO3-]≤22 mmol/L的CKD患者进行纠酸治疗([HCO3-]正常范围:24~30mmol/L)。
然而,有限的数据显示,血清[HCO3-]正常的CKD 2期患者也存在H+潴留,给予碱性药物可改善CKD进展。此外,大多数CKD 3-4期患者也存在隐匿性H+潴留。需要认识到亚临床代谢性酸中毒对CKD进展的影响。
图1 [HCO3-] 在18~24mmol/L之间的CKD3-5期患者分别接受标准治疗和NaHCO3后血肌酐(Scr)升高一倍所需的时间的Kaplan–Meyer曲线
CKD患者的代谢性酸中毒:传统概念
根据代谢性酸中毒的常规定义,体内H+潴留引起血清[HCO3-]下降至低于正常范围[24-30 mmol/L]),因此CKD的血清[HCO3-]
肾5/6次全切除术大鼠H+排泄大幅减少,发生低碳酸氢盐血症和代谢性酸中毒,低碳酸氢盐血症是H+潴留的首要表现,微透析证实肾脏和肌肉间质中H+潴留,由此提出了H+潴留加速CKD进展的机制。拮抗H+潴留可减缓GFR下降并减少肾纤维化罪魁祸首,验证了上述假说。
在一项研究中,分别有7%、13%和37%的CKD 2、3、4期患者存在代谢性酸中毒(血清[HCO3-]
CKD患者的代谢性酸中毒:扩展概念
与5/6肾切除大鼠相比,2/3肾次全切除大鼠发生的CKD更轻,血清[HCO3-]正常;尽管如此,微透析仍发现肾间质存在H+潴留。
CKD 2期和 [HCO3-]正常的患者也存在H+潴留。一项试验将CKD 2期伴正常[HCO3-]的患者随机分配至NaHCO3、等渗盐水或常规治疗组(图2)。在5年和10年时,NaHCO3组使用血清胱抑素C水平和CKD-EPI方程计算的eGFR均高于其他组。第10年时,NaHCO3组的H+潴留保持不变,其他组均增加,NaHCO3组的血清[HCO3-]不变,但其他组降低,尽管仍在正常范围内。
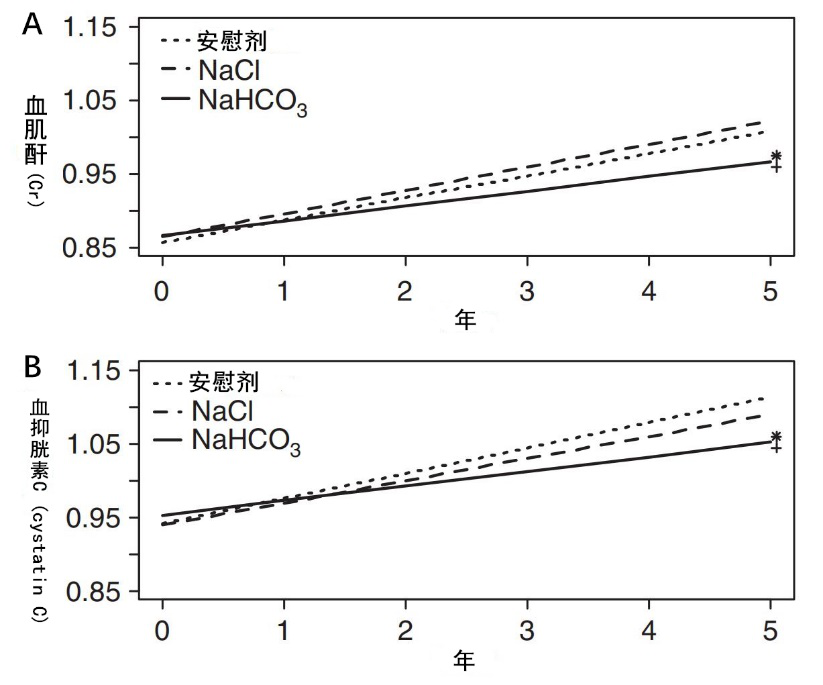
图2(A)使用线性混合模型(方法)估计服用安慰剂、NaCl或NaHCO35年的受试者根据血浆肌酐估算的GFR变化轨迹
图2(B)使用线性混合模型(方法)估计服用安慰剂、NaCl或NaHCO35年的受试者根据血浆胱抑素C估算的GFR变化轨迹
动物和临床试验的结果扩展了CKD时代谢性酸中毒的概念,包括在高碳酸氢盐血症期间发生的H+潴留(图3)。H+潴留加强残留肾单位的酸化,从而使H+净排泄与GFR正常的对照组相似;因此,在H+潴留的情况下仍能重新建立外部酸碱平衡。
图3 CKD时的代谢性酸中毒 (A)传统概念;(B)扩展概念
研究表明,85%-90%的CKD 2-4期患者血[HCO3-]≥22 mmol/L。几乎所有基线时检测的CKD 2的正常[HCO3-]患者均存在不同严重程度的H+潴留。因此,代谢性酸中毒是CKD的早期而非晚期并发症。
CKD 2期患者的血清[HCO3-]可维持正常长达数年,影响亚临床代谢性酸中毒持续时间的因素包括:
➤基线[HCO3-]水平:基线[HCO3-]越高,高碳酸氢盐血症持续时间越长;
➤饮食中的酸负荷:减少产生H+的动物源性蛋白质或增加产生HCO3-的水果和蔬菜将倾向于延长代酸的代偿期。
➤NH4+排泄:尽管残余肾单位产氨逐渐增加,但随着CKD进展,NH4+排泄不同程度地减少,增加H+潴留。非重碳酸盐缓冲液(包括骨骼和肌肉中的缓冲液)逐渐耗尽,加速[HCO3-]下降。
➤药物:一些药物(例如袢利尿剂)可升高血清[HCO3-],而血管紧张素转化酶抑制剂等可促进H+潴留。
亚临床代谢性酸中毒和CKD进展
目前用于估计亚临床代谢性酸中毒中H+潴留的方法是口服负荷剂量NaHCO3后检测血清[HCO3-]的变化,结果准确但繁琐、有创、耗时。
长期以来,低枸橼酸尿一直作为H+潴留的敏感指标,可能发生于代酸伴[HCO3-]下降(进食酸性食物、腹泻、远端肾小管酸中毒),也可见于[HCO3-]正常性代酸(肉类摄入增加、远端肾小管不完全酸中毒),可作为理想的替代方法。细胞内酸化不足诱导柠檬酸盐近端重吸收增加和尿中柠檬酸盐减低,产生HCO3-。
基于这一证据,一项试验纳入[HCO3-]正常性CKD 1-2期患者,连续30天给予产HCO3-的水果和蔬菜,评价试验前后H+潴留与尿柠檬酸盐排泄之间的相关性。混合效应回归模型显示,尿液柠檬酸盐排泄可强烈预测H+潴留,并准确验证了水果和蔬菜给药后H+潴留的减少。随着CKD 2期患者eGFR的下降,尿枸橼酸盐排泄的变化与H+潴留水平的变化一致。因此,尿枸橼酸盐有望作为CKD患者H+潴留的指标,指导启动纠酸治疗并纵向监测其有效性。
尿NH4+排泄已被确定为CKD进展为终末期肾病(ESRD)的风险因素。在NephroTest队列(n=51065;69% GFR≥30 mL/min/1.73m2,92%血[HCO3-]正常)和非裔美国人肾病和高血压研究队列(n=51044;84% GFR≥30 mL/min/1.73 m2,88%血[HCO3-]正常)中,基线尿NH4+排泄量低升高进展为ESRD的风险(图4)。此外,后一项研究发现,在基线血[HCO3-]正常的受试者中,尿NH4+排泄量低对1年后[HCO3-]降低有预测作用。
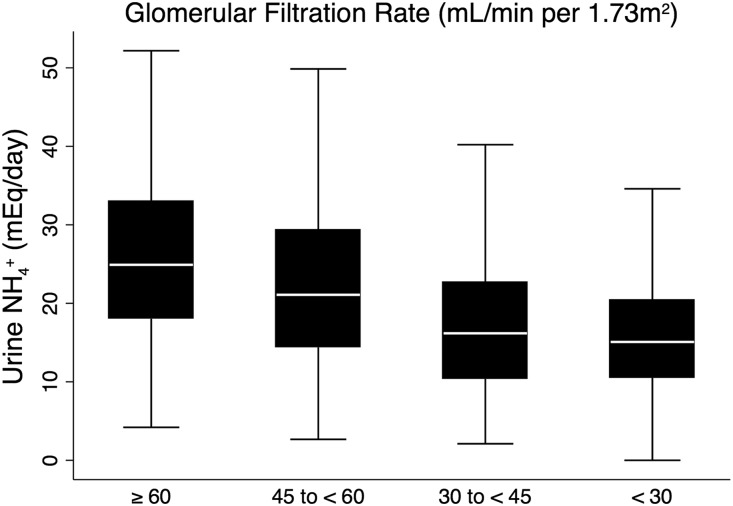
图4 随着GFR降低,每日尿NH4+排泄量降低(趋势P < 0.001)
小结
综上,即使在早期阶段,存在隐匿性代谢性酸中毒的CKD患者亦不少见,早期接受纠酸治疗能使患者避免进展为失代偿性酸中毒和ESRD。隐匿性代谢性酸中毒时尽管[HCO3-]在正常范围内,但已出现H+潴留。尿液中枸橼酸盐和NH4+排泄减少是发现H+潴留的准确且便捷的方法。
参考文献(向下滑动):
1. Madias NE. Metabolic Acidosis and CKD Progression [published online ahead of print, 2020 Aug 7]. Clin J Am Soc Nephrol. 2020;CJN.07990520.
2. Levin A, Stevens PE. Summary of KDIGO 2012 CKD Guideline: behind the scenes, need for guidance, and a framework for moving forward. Kidney Int. 2014;85(1):49-61.
3. Di Iorio BR, Bellasi A, Raphael KL, et al. Treatment of metabolic acidosis with sodium bicarbonate delays progression of chronic kidney disease: the UBI Study [published correction appears in J Nephrol. 2020 Jun;33(3):619-620]. J Nephrol. 2019;32(6):989-1001.
4. Mahajan A, Simoni J, Sheather SJ, Broglio KR, Rajab MH, Wesson DE. Daily oral sodium bicarbonate preserves glomerular filtration rate by slowing its decline in early hypertensive nephropathy. Kidney Int. 2010;78(3):303-309.
5. Raphael KL, Carroll DJ, Murray J, Greene T, Beddhu S. Urine Ammonium Predicts Clinical Outcomes in Hypertensive Kidney Disease. J Am Soc Nephrol. 2017;28(8):2483-2490.
6. Raphael KL. Metabolic Acidosis and Subclinical Metabolic Acidosis in CKD. J Am Soc Nephrol. 2018;29(2):376-382.
限 时 特 惠: 本站每日持续更新海量各大内部创业教程,一年会员只需98元,全站资源免费下载 点击查看详情
站 长 微 信: lzxmw777






