关于2型糖尿病的用药选择,关键还得看这个……
餐后高血糖的定义为摄食后1~2小时血糖>7.8mmol/L[1]。大部分中国2型糖尿病(T2DM)患者存在餐后血糖(PPG)升高[1]。在流行病学筛查诊断的中国糖尿病患者中,单纯PPG升高患者的比例达50%[2],80%以上的中国诊断T2DM存在餐后高血糖[3-4]。
PPG升高是导致糖化血红蛋白(HbA1C)升高的主要原因之一[1],PPG升高与糖尿病慢性并发症发生发展有相关性[1]。因此,控制PPG是促使HbA1C控制达标以防治糖尿病慢性并发症的重要策略[1]。
那么,对于T2DM患者来说,PPG应该控制在<7.8mmol/L还是<10.0mmol/L?这样的选择困难症,你应该也有过。
“沉默杀手”PPG:积极管理意义重大
PPG是个不折不扣的“沉默杀手”,它与HbA1C升高、糖尿病大血管并发症风险增加息息相关:
●PPG对HbA1C贡献度大:当HbA1C<7.3%时,PPG对HbA1C的贡献占70%;HbA1C在7.3%~9.2%时,PPG对HbA1C的贡献约50%;即使HbA1C>9.3%时,PPG的贡献仍占40%[5-6]。研究提示,与欧美人群相比,中国人群的PPG对HbA1C达标的贡献更为突出[6-7]。
●PPG与糖尿病大血管并发症的发生风险增高相关:餐后2小时血糖是全因死亡和心血管死亡的独立危险因素,也是心血管疾病和全因死亡的预测因素[8-9];餐后高血糖对中国糖尿病患者来说,在心血管疾病和全因死亡风险方面的预测能力最强[10]。
因此,积极管理PPG意义重大,有助HbA1C达标,改善血脂、降低血压、炎症因子等心血管危险因素,带来心血管获益[1]。
PPG目标值:避免低血糖,“量体裁衣”
关于PPG的目标值,目前指南推荐并不一致,多数分为两种观点:<7.8mmol/L和<10.0mmol/L,现总结如表[11-14]:
表1 各大指南推荐PPG控制目标

(IDF:国际糖尿病联盟;ADA:美国糖尿病协会;CDS:中华医学会糖尿病学分会)
一项在HbA1C≥7.5%的T2DM患者中进行的研究表明,当HbA1C<7.0%时,仅有64%的患者空腹血糖(FPG)<5.6mmol/L,而高达94%的患者PPG<7.8mmol/L[15]。鉴于PPG对HbA1C的贡献度大,同时PPG<7.8mmol/L为正常人群的参考上限,2007年IDF建议T2DM患者PPG<7.8mmol/L[11]。但考虑到避免糖尿病患者发生低血糖的风险,IDF在2011新版指南中更新了2007年的指标,将餐后血糖目标定为9.0mmol/L[12]。
中国2型糖尿病患者餐后高血糖管理专家共识指出,设定HbA1C目标值应根据患者年龄、病程、预期寿命、并发症严重程度、低血糖发生风险等因素个体化确定,与此相对应的PPG控制目标也应遵循个体化原则[11]。PPG常规目标<10.0mmol/L,但对于新诊断、病程较短、年龄较轻,且无糖尿病并发症和严重伴发疾病的T2DM患者PPG目标应严格,建议控制在<7.8mmol/L[1]。
总的来看,设定PPG控制目标时,避免低血糖是基本前提,“量体裁衣”地确立个体化PPG目标也是始终坚持的原则。
从点到面,血糖管理呼唤精细化
然而,如果仅仅关注PPG或空腹血糖(FPG),您的血糖管理理念就OUT了。
●FPG、PPG和HbA1C存在局限性:FPG和PPG都仅提供”时间点”血糖值,无法精细反映全天血糖的波动变化[16];HbA1C同样无法反映日内和日间血糖波动的情况[17]。
●TIR可反映患者全天血糖波动状态:所谓TIR,是指24h内葡萄糖在目标范围内(通常为3.9~10.0mmol/L,或为3.9~7.8mmol/L)的时间(通常用min表示)或其所占的百分比[18]。TIR能更好地反映相同HbA1C时低血糖的发生状况和血糖变异程度[19],与糖尿病多种并发症发生发现成负相关[20-22];TIR每增加5%,对T2DM患者都会带来显著的临床益处[23]。
那么,以TIR作为评价指标,降糖药物将表现如何?AIM研究首次提供了阿卡波糖的TIR数据。
AIM研究是一项开放标签、随机对照研究,共纳入115例使用人预混胰岛素治疗的T2DM患者,将其随机分为两组:加用阿卡波糖100mg tid(阿卡波糖组,n=61)或加用二甲双胍500mg tid(二甲双胍组,n=54),应用持续葡萄糖监测(CGM)技术评估并比较阿卡波糖与二甲双胍对血糖控制和血糖波动的影响[24]。结果显示:
◆ 阿卡波糖有效降糖、改善血糖波动:治疗12周后,与基线相比,阿卡波糖组和二甲双胍组均有效降低空腹血糖、餐后2小时血糖和HbA1C,阿卡波糖组对于餐后2小时血糖(-8.6±4.9mmol/L vs. -4.5±3.7mmol/L,P[24]。
◆ 阿卡波糖显著提高TIR:阿卡波糖100mg显著提高TIR达28.56%,延长血糖达标时间(图1)[24]。
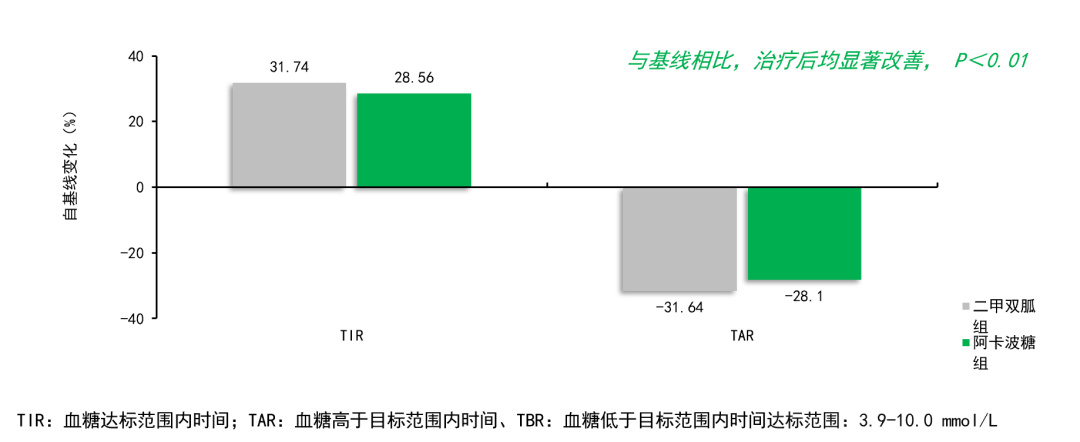
图1 阿卡波糖100mg显著提高TIR,延长血糖达标时间
总结
PPG对HbA1C贡献大,与糖尿病大血管并发症息息相关,其管理是T2DM治疗的重要环节。PPG的控制目标值应在避免低血糖的基础上,量体裁衣。然而,PPG等血糖监测指标无法精细反映全天血糖的波动变化,存在一定局限性。TIR作为血糖的评估指标之一,开启了血糖精细化管理的时代。AIM研究不仅表明阿卡波糖100mg在控制PPG及改善血糖波动方面优于二甲双胍,还证实阿卡波糖显著提高TIR达28.56%,延长血糖达标时间,为中国精细化管理时代的糖尿病治疗策略提供重要依据。
参考文献:
1. 母义明, 纪立农, 杨文英,等.中国2型糖尿病患者餐后高血糖管理专家共识[J]. 中国糖尿病杂志, 2016, 024(005):385-392.
2. 中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2013年版). 中国糖尿病杂志, 2014, 22:附录.
3. Jia W P , Pang C , Chen L , et al. Epidemiological characteristics of diabetes mellitus and impaired glucose regulation in a Chinese adult population: the Shanghai Diabetes Studies, a cross-sectional 3-year follow-up study in Shanghai urban communities[J]. Diabetologia, 2007, 50(2):286-292.
4. Ji L , Lu J , Weng J , et al. China type 2 diabetes treatment status survey of treatment pattern of oral drugs users[J]. Journal of Diabetes, 2015, 7(2):166-173.
5. Monnier L , Colette C , Dunseath G J , et al. The Loss of Postprandial Glycemic Control Precedes Stepwise Deterioration of Fasting With Worsening Diabetes[J]. Diabetes Care, 2007, 30(2):263-269.
6. Monnier L , Lapinski H , Colette C . Contributions of Fasting and Postprandial Plasma Glucose Increments to the Overall Diurnal Hyperglycemia of Type 2 Diabetic Patients: Variations with increasing levels of HbA1c[J]. Diabetes Care, 2003, 26(3):881-885.
7. Kang X , Wang C , Chen D , et al. Contributions of Basal Glucose and Postprandial Glucose Concentrations to Hemoglobin A1c in the Newly Diagnosed Patients with Type 2 Diabetes-The Preliminary Study[J]. Diabetes Technology & Therapeutics, 2015, 17(7):445-448.
8. Nakagami T . Screen-detected diabetes, hypertention and hyperchoresterolemia as predictors origin : the DECODA study[J]. Eur J Cardiovasc Prev Rehabil, 2006, 13:555-561.
9. Saydah S H , Miret M , Sung J , et al. Postchallenge Hyperglycemia and Mortality in a National Sample of U.S. Adults[J]. Diabetes Care, 2001, 24(8):1397-1402.
10. Jieli Lu, Jiang He, Mian Li, et al. Predictive Value of Fasting Glucose, Postload Glucose, and Hemoglobin A1c on Risk of Diabetes and Complications in Chinese Adults[J]. Diabetes Care, 2019, 42(8):1539-1548.
11. Ceriello A, Colagiuri S, Gerich J, et al. Guideline for management of postmeal glucose in diabetes[J]. Nutr Metab Cardiovasc Dis, 2008, 18(4):S17-S33.
12. IDF. Guideline for management of postmeal glucose in diabetes[J]. Diabetes Research & Clinical Practice, 2014, 103(2):256-268.
13. 贾伟平等. 中国2型糖尿病防治指南(2017版). 中华糖尿病杂志. 2018;10(1): 4-67.
14. American Diabetes Association. Standards of Medical Care in Diabetes-2020. Diabetes Care. 2020;43(Suppl 1):S1-S212.
15. Woerle H J , Neumann C , Zschau S , et al. Impact of fasting and postprandial glycemia on overall glycemic control in type 2 diabetes: Importance of postprandial glycemia to achieve target HbA1c levels[J]. diabetes res clin pract, 2007, 77(2):0-285.
16. 侯新国. 血糖监测从点到曲线的路,我们有哪些误区 [J] . 中华糖尿病杂志, 2019, 11( 8 ):562-564.
17. 司一鸣, 应令雯, 周健. 持续葡萄糖监测临床应用国际专家共识解读[J]. 中华糖尿病杂志, 2018, 010(006):386-389.
18. 戴冬君. 持续葡萄糖监测新指标:葡萄糖在目标范围内时间的临床意义解析[J]. 中华糖尿病杂志, 2019, 11(2):139-142.
19. Vigersky RA, et al. Going beyond HbA1c to understand the benefits of advanced diabetes therapies[J]. J Diabetes, 2019, 11(1)23-31.
20. Beck RW, et al. Validation of Time in Range as an Outcome Measure for Diabetes Clinical Trials[j]. Diabetes Care, 2019, 42(3):400-405.
21. Lu J, et al. Association of Time in Range, as Assessed by Continuous Glucose Monitoring, With Diabetic Retinopathy in Type 2 Diabetes[J]. Diabetes Care. 2018, 41(11):2370-2376.
22. Qingyu Guo, Pu Zang, Shaoying Xu, et al. ime in Range, as a Novel Metric of Glycemic Control, Is Reversely Associated With Presence of Diabetic Cardiovascular Autonomic Neuropathy Independent of HbA1c in Chinese Type 2 Diabetes[J]. J Diabetes Res, 2020 , 2020: 5817074.
23. Battelino T , Danne T , Bergenstal R M , et al. Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range[J]. Diabetes Care, 2019, 42(8):1593-1603.
24. Fei Gao, Xiaojing Ma, Jiahui Peng, et al. The Effect of Acarbose on Glycemic Variability in Patients With Type 2 Diabetes Mellitus Using Premixed Insulin Compared to Metformin (AIM): An Open-Label Randomized Trial[J]. Diabetes Technol Ther. 2020, 22(4):256-264.
限 时 特 惠: 本站每日持续更新海量各大内部创业教程,一年会员只需98元,全站资源免费下载 点击查看详情
站 长 微 信: lzxmw777